Die steigenden Kosten von Long COVID und ME/CFS in Deutschland - neuer Bericht liefert Daten für 2025
Ein Aktualisierung der Analyse von Risklayer und der ME/CFS Research Foundation zur Prävalenz und den Kosten von Long COVID und ME/CFS in Deutschland liefert neue Daten für das Jahr 2025. Der im April 2026 veröffentlichte Bericht betrachtet den gesamten Sechsjahreszeitraum zwischen 2020 und 2025 und stellt fest, dass beide Krankheiten weiterhin eine erhebliche gesellschaftliche Belastung darstellen. Auf dieser Website sind die wichtigsten Ergebnisse und Schlussfolgerungen zusammengefasst. Alle vollständigen Berichte, inklusive der ersten Veröffentlichung vom Mai 2025 mit einer detaillierte Beschreibung des speziell entwickelten Datenmodells, stehen auf dieser Seite als Downloads zur Verfügung.
Was sind die zentralen Ergebnisse?
COVID-19 verursacht nicht nur akute Erkrankungen, sondern hat auch eine wachsende Welle chronischer Erkrankungen ausgelöst, die weiterhin Millionen von Menschen betreffen und zu steigenden sozioökonomischen Kosten führen. Neben Long COVID bzw. Post-COVID-Syndrom steht auch ME/CFS (Myalgische Enzephalomyelitis / Chronisches Fatigue-Syndrom) seit langem im Verdacht, erhebliche gesellschaftliche Kosten zu verursachen. Bisher war weder die Gesamtzahl der von beiden Erkrankungen betroffenen Menschen noch das Ausmaß der wirtschaftlichen, sozialen und medizinischen Kosten, die beide Krankheiten in Deutschland verursachen, bekannt.
Mit einer Aktualisierung des ursprünglichen Berichts, der im Mai 2025 gemeinsam von der ME/CFS Research Foundation und Risklayer veröffentlicht wurde, haben beide Organisationen im April 2026 neue Daten zur Anzahl der Menschen, die mit ME/CFS oder Long COVID leben, sowie zu den Kosten, die diese Krankheiten in Deutschland verursachen, herausgegeben.
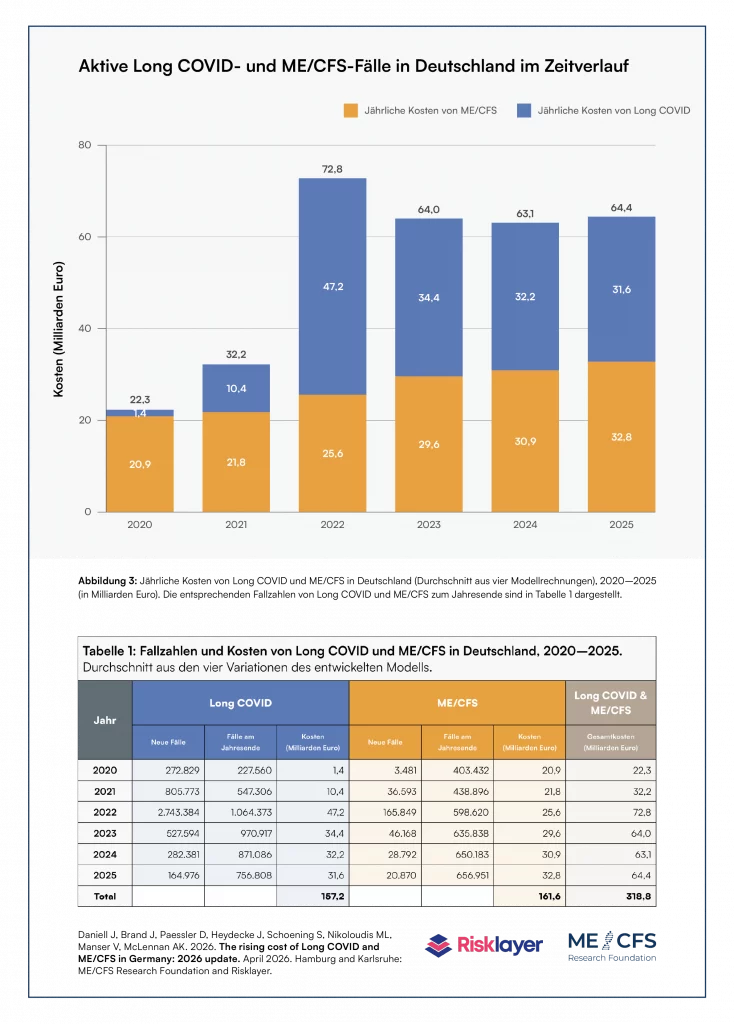
Die Ergebnisse des neuen Berichts weisen auf eine anhaltende gesellschaftliche Belastung in: Im Sechsjahreszeitraum zwischen 2020 und 2025 kosteten Long COVID und ME/CFS Deutschland 318,8 Milliarden Euro. Allein im Jahr 2025 kosteten Long COVID und ME/CFS 64,4 Milliarden Euro, was 1,44 % des Bruttoinlandsprodukts (BIP) des Landes im selben Jahr entspricht. Die jährlichen Kosten für den gesamten modellierten Zeitraum sind in Abbildung 3 und Tabelle 1 des Berichts dargestellt.
Mithilfe eines innovativen Ansatzes, der vorhandene Daten und Erkenntnisse aus der wissenschaftliche Literatur mit neuen Daten aus einem speziell für diesen Bericht entwickelten Modell kombiniert, zeigen die Autor*innen, dass Ende 2025 in Deutschland 756,808 Menschen mit Long COVID und weitere 656,951 Menschen mit ME/CFS lebten (letzteres schließt ME/CFS ein, das als Folge von COVID-19/Long COVID diagnostiziert wurde). Die Zahl der der ME/CFS-Fälle stieg im Vergleich zum Vorjahr an, während die Zahl der Long COVID-Fälle leicht zurückging (Tabelle 1). Insgesamt lebten Ende 2025 dem Datenmodell zufolge mehr als 1,4 Millionen Menschen in Deutschland entweder mit Long COVID oder ME/CFS.
Interview mit Risklayer
Interview zum Mai 2025 Bericht. Untertitel in Deutsch und Englisch verfügbar (Wie aktiviere ich Untertitel in YouTube-Videos?)
Vorstellung der Ergebnisse
Präsentation der Ergebnisse des Mai 2025 Berichts auf dem ME/CFS Symposium 2025 – Forschung und Versorgung in Deutschland.
Presseberichte zur Studie
Medienberichte zum Studien-Update im April 2026 (externe Links):
- Der Spiegel: “ME/CFS und Long Covid kosten die Gesellschaft jährlich rund 64 Milliarden Euro”
- manager magazin: „Ein Riesenproblem mitten in der Gesellschaft“
- Tagesspiegel: „Von allein wird dieses Problem nicht verschwinden“: ME/CFS und Long Covid kosten Gesellschaft 2025 rund 64 Milliarden Euro
Medienberichte zum Erstbericht im Mai 2025 (externe Links):
- Der Spiegel (10.05.2025): “Long Covid und ME/CFS kosten die Gesellschaft jährlich 60 Milliarden Euro”
- Frankfurter Allgemeine Zeitung (FAZ) (13.05.2025): “Folgekosten der Pandemie: Der lange Arm des Virus”
- Stern (11.05.2025) “Medienbericht: Long Covid und ME/CFS kosten Gesellschaft 63 Milliarden Euro jährlich” (11.06.2025): “Long Covid und ME/CFS: Das teure Erbe der Pandemie
- manager magazin (12.05.2025): “Long Covid und ME/CFS: Das teure Erbe der Pandemie”
- Der Tagesspiegel (11.05.2025): “Studie zu Virusinfektion: Long Covid und ME/CFS kosten Gesellschaft mehr als 60 Milliarden Euro pro Jahr“
- Der Tagesspiegel (13.05.2025): “Die 60-Milliarden-Krankheit: Warum es richtig ist, die Kosten von Long Covid akribisch vorzurechnen”
- Deutsches Ärzteblatt (12.05.2025): “Die 60-Milliarden-Krankheit: Warum es richtig ist, die Kosten von Long Covid akribisch vorzurechnen”
- Frankfurter Rundschau (16.05.2025): “Erschreckende Zahlen: Long Covid kostet Deutschland etliche Milliarden pro Jahr”
- Frankfurter Allgemeine Presse (16.05.2025): “Alarmierende Statistik: Deutschland verliert jährlich Milliarden durch Long Covid”
- N-TV Nachrichten (11.05.2025): “Hunderttausende sind erkrankt: Long Covid und ME/CFS kosten 60 Milliarden Euro pro Jahr”
- Neue Züricher Zeitung (NZZ) (14.05.2025) “Long Covid und ME/CFS: Milliardenkosten belasten Deutschland”
- AOK (12.05.2025): “250 Milliarden Folgekosten durch Long Covid und ME/CFS seit 2020”
- Tagesspiegel Background (23.07.2025): “Daten als Hoffnungsträger”
- SWR Kultur (09.09.2025): “So viel kostet uns die Krankheit ME/CFS pro Jahr”
Wie funktioniert das Modell?
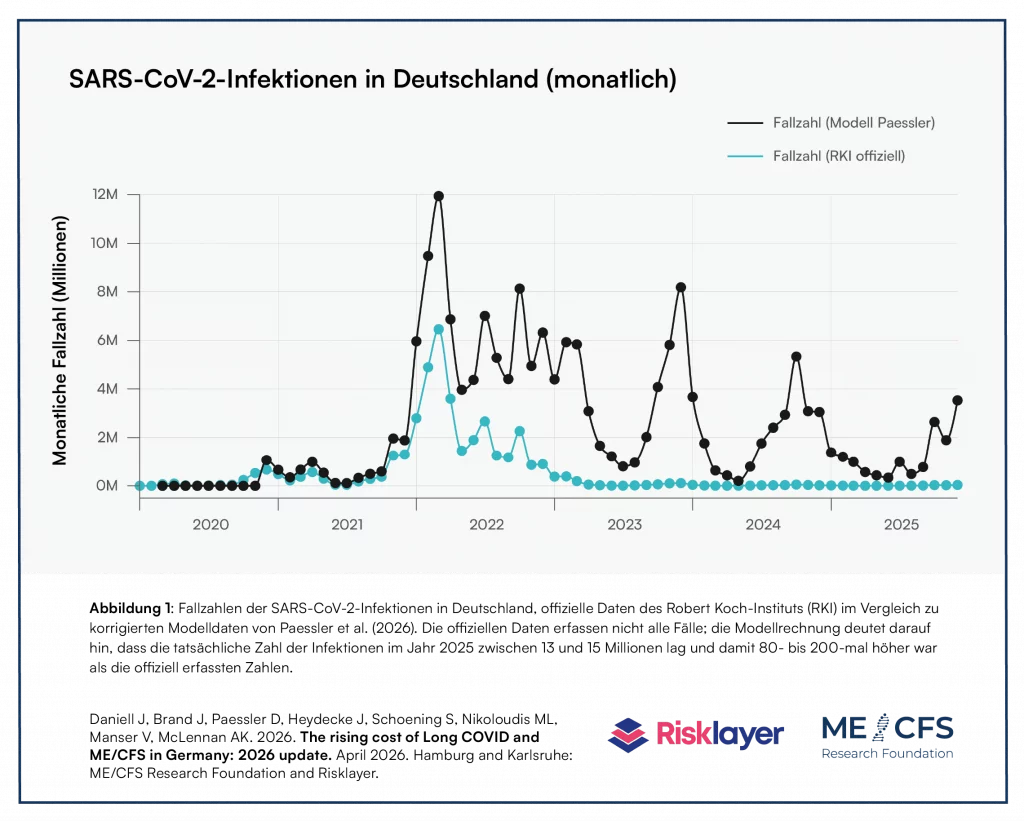
Die Grundlage für die Modellierung der Prävalenz von Long COVID und ME/CFS basiert auf einer korrigierten Modellierung der Anzahl der monatlichen SARS-CoV-2-Infektionen in Deutschland seit Beginn der COVID-19-Pandemie. Dieses alternative Modell ist als Preprint verfügbar. Es zeigt, dass die Anzahl der SARS-CoV-2-Infektionen im Zeitraum 2024/2025 wahrscheinlich 80- bis 200-mal höher war als die offiziellen Daten des Robert Koch-Instituts (RKI) vermuten lassen. Dies ist in Abbildung 1 des Berichts zu erkennen. Im Jahr 2025 lag die Zahl der SARS-CoV-2-Infektionen demnach warscheinlich zwischen 13 und 15 Millionen.
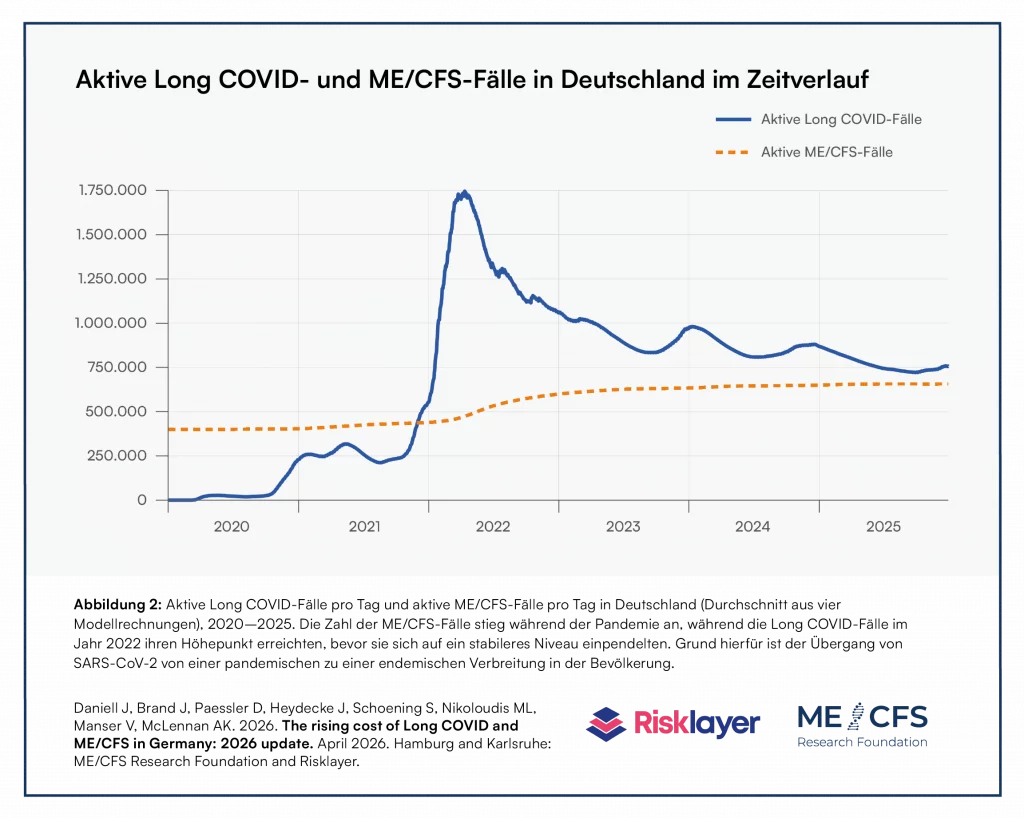
Basierend auf der korrigierten Zahl der SARS-CoV-2-Infektionen generiert das eigens von den Autor*innen für den Bericht entwickelte Modell Daten zur Anzahl aktiver Long COVID- sowie ME/CFS-Fälle in Deutschland und deren Entwicklung im Zeitverlauf. Während die Long COVID-Fälle im Jahr 2022 ihren Höhepunkt erreichten, bevor sie mit der endemischen Ausbreitung von SARS-CoV-2 in der Bevölkerung auf ein stabileres Niveau sanken, stieg die Zahl der ME/CFS-Fälle laut Modell während der Pandemie stetig an (Abbildung 2). Tatsächlich prognostizierten zuvor mehrere internationale Expert*innen, dass die bereits vergleichsweise hohe Zahl von Menschen mit ME/CFS in der Allgemeinbevölkerung mit der Ausbreitung von SARS-CoV-2 wahrscheinlich deutlich ansteigen würde.
Um Daten zur Anzahl aktiver Long COVID- und ME/CFS-Fälle im Zeitverlauf zu generieren, nutzt das Datenmodell des Berichts sowohl die korrigierte Anzahl der SARS-CoV-2-Infektionen (siehe Abbildung 1) als auch eine Reihe bestehender Erkenntnisse aus der wissenschaftlichen Literatur. Diese Erkenntnisse umfassen Annahmen darüber, wie viele Menschen, die sich mit SARS-CoV-2 infizieren, anschließend an Long COVID erkranken, wie viele dieser Long COVID-Fälle länger als ein Jahr erkrankt bleiben und wie viele der Long COVID-Fälle zu ME/CFS übergehen. Das Modell berücksichtigt auch den Anteil der Menschen, die im Zeitverlauf von Long COVID und ME/CFS genesen (für ME/CFS ist die allgemeine Genesungsrate mit nur etwa 5 % pro Jahr sehr niedrig). Wichtige Annahmen und deren Einbindung in den Modellablauf sind dargestellt in Abbildung 8 (Figure 8) des ersten Berichts vom Mai 2025.
Für die vorliegende Analyse vom April 2026 haben die Autor*innen erneut die bisher verfügbare internationale Fachliteratur zum Thema geprüft. Details hierzu können im Bericht nachgelesen werden. Auf Basis dieser Prüfung haben sich im Vergleich zu den Annahmen des ursprünglichen Berichts vom Mai 2025 keine Änderungen ergeben, sodass der grundlegende Aufbau des entwickelten Datenmodells und die eingeflossenen Parameter nicht verändert wurden. Neue Erkenntnisse aus der Wissenschaft können in Zukunft zu einer Überarbeitung des Datenmodells führen.
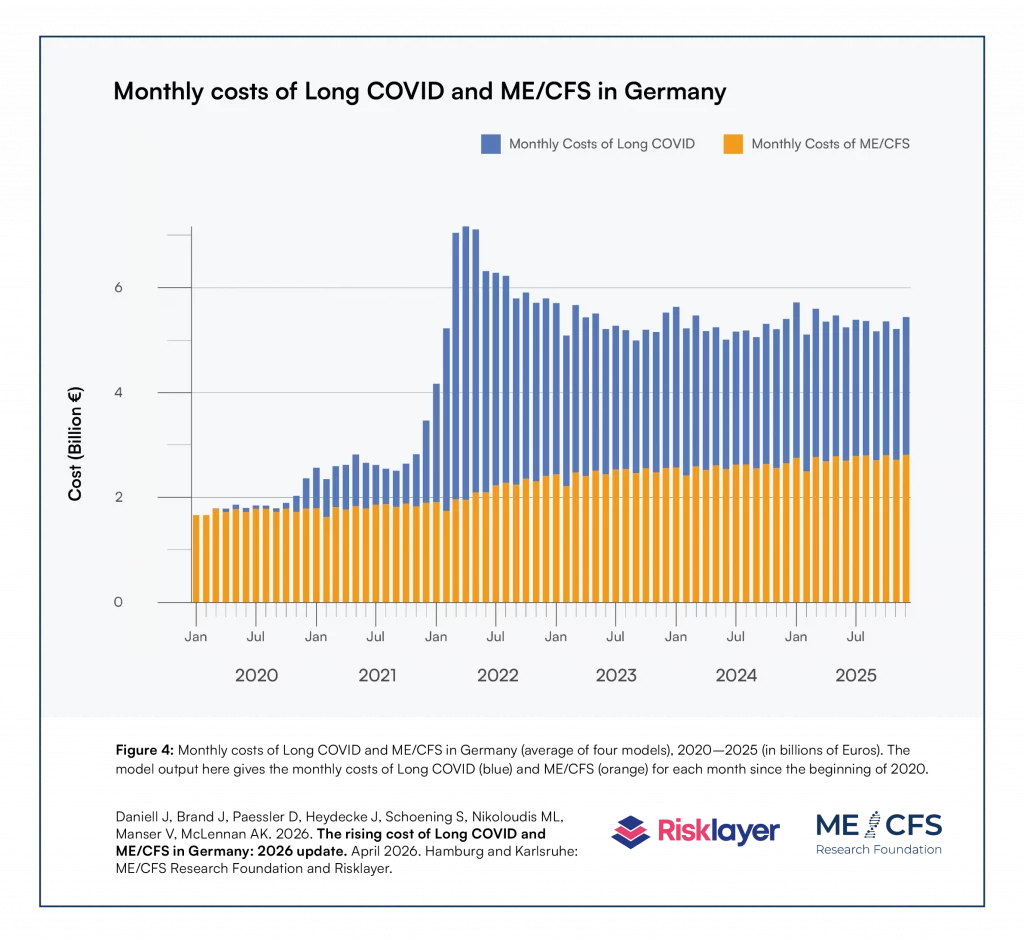
Auf Grundlage der modellierten Fallzahlen von Long COVID und ME/CFS ermittelt das Modell die durch die beiden Krankheiten entstandenen Kosten. Die ermittelten Kosten entstehen durch verringerte Wertschöpfung und erhöhte Ausgaben und wurden anhand gängiger wirtschaftlicher Parameter berechnet. Konkret berechnet das Modell folgende Kosten: Produktionsstörungskosten, Humankapitalkosten, medizinische Kosten, Verwaltungskosten, Reisekosten, Unterstützungs- und Betreuungskosten, Mitnahmekosten durch Transferzahlungen sowie Kosten im Zusammenhang mit Lebensqualität. Diese werden mit verschiedenen Schweregradmultiplikatoren für Long COVID und ME/CFS multipliziert. Dabei ist die Gewichtung der Behinderung bzw. des Schweregrads ein Faktor auf einer Skala von 0 bis 100 %, der die Schwere des mit der jeweiligen Erkrankung verbundenen Gesundheitsverlusts widerspiegelt, wobei 0 für vollständige Gesundheit und 100 % für Vollbelastung und Arbeitsunfähigkeit steht (eine detaillierte Beschreibung hierzu findet sich in Annex 2 des Mai 2025 Berichts). Das Modell generiert die monatlichen Kosten, die durch Long COVID und ME/CFS im beobachteten Zeitraum entstanden, wie in Abbildung 4 (Figure 4) des Berichts dargestellt. Die Summe aller dieser Kosten ergab für den Zeitraum 2020–2025 Gesamtkosten von 318,8 Milliarden Euro.
Wie aus Figure 4 (Abbildung 4) des April 2026 Berichts hervorgeht, blieben die monatlichen Gesamtkosten von Long COVID und ME/CFS seit 2022/2023 auf einem stabilen und hohen Niveau. Derzeit kann nicht davon ausgegangen werden, dass dieses hohe Kostenniveau von selbst sinken wird.
Vollständige Berichte herunterladen
Warum ist diese Datenmodellierung wichtig?
Da es aktuell keine verlässlichen Daten zur Prävalenz und den Kosten von Long COVID und ME/CFS in Deutschland gibt, war es für Akteure wie die Regierung und beispielsweise die Pharmaindustrie in Deutschland bisher schwierig die Höhe von angemessenen und gerechtfertigten öffentliche Ausgaben und Investitionen in die Forschung zu ermitteln. Bis Ende 2025 wurden vom Bundesministerium für Gesundheit (BMG) rund 150 Millionen Euro für Versorgungsforschung bereitgestellt, weitere rund 64 Millionen Euro vom Bundesministerium für Forschung, Technologie und Raumfahrt (BMFTR) floßen in klinische und Grundlagenforschung. Damit hat die Bundesregierung bisher jährlich rund 40 Millionen Euro für die Erforschung von Long COVID und ME/CFS ausgegeben. Gemessen an den Gesamtkosten beider Krankheiten in Deutschland im Jahr 2025 in Höhe von 64,4 Milliarden Euro betrugen die bisher getätigten durchschnittlichen jährlichen Forschungsausgaben der Bundesregierung 0,06 %. Auch einige Landesregierungen haben Mittel für gezielte Forschungsprojekte bereitgestellt. Eine koordinierte, bundesweite Forschungsstrategie wurde jedoch bisher noch nicht umgesetzt.
Die Bundesregierung hat kürzlich Anstrengungen unternommen, um die bestehende Evidenzlücke hinsichtlich Prävalenz und Kosten zu schließen. Zu den geförderten Projekten gehören das vom Gemeinsamen Bundesausschuss (G-BA) geförderte Projekt BD-LC-PS und die vom BMG geförderten Projekte MultiCARE und HELoCO. Ergebnisse oder auch nur vorläufige Daten aus diesen Projekten werden jedoch frühestens Ende 2026 und eher noch in 2027 und danach erwartet.
Da offizielle Daten somit nicht in Kürze verfügbar sein werden, haben sich die ME/CFS Research Foundation und Risklayer dafür entschieden vorläufige – und aus Sicht der Autor*innen die Stand heute aktuellste und umfassendste – Schätzungen zur Prävalenz und den Kosten von Long COVID und ME/CFS in Deutschland zu ermitteln und für das Jahr 2025 zu aktualisieren. Mit der Veröffentlichung ihrer Berichte wollen beide Organisationen umfassende Diskussionen darüber anregen, wie politische Maßnahmen, Forschungsförderung, Forschung und Gesundheitssysteme optimal gestaltet werden können, um die Kosten für Menschen, die mit Long COVID und ME/CFS leben, und die Gesellschaft insgesamt zu senken.
Was sind die Empfehlungen?
Bundesregierung und Landesregierungen in Deutschland haben sich zuletzt proaktiv für die Sensibilisierung und Verbesserung der allgemeinen Versorgungssituation für Menschen mit Long COVID und ME/CFS eingesetzt und weitere Mittel für die Grundlagenforschung sowie für klinische und epidemiologische Forschungsvorhaben bereitgestellt.
Mit der Ende 2025 angekündigten “Nationalen Dekade gegen Postinfektiöse Erkrankungen” (externer Link), ausgestattet mit insgesamt 500 Millionen Euro über einen Zeitraum von 10 Jahren, hat die Bundesregierung nun ein ambitioniertes Forschungsprogramm angekündigt. Jährlich sollen im Rahmen der “Nationalen Dekade” 50 Millionen Euro für die Erforschung von postinfektiösen Erkrankungen verausgabt werden. Ziel ist, die ursächlichen Mechanismen von Erkrankungen wie Long COVID und ME/CFS besser zu verstehen und so gezielte Therapien entwickeln zu können. Der aktuelle Bericht von Risklayer und der ME/CFS Research Foundation enthält konkrete politische Handlungsempfehlungen, dazu, wie die Fördermittel der “Nationalen Dekade” genutzt werden könnten, um eine rasche und nachhaltige Reduzierung der modellierten gesellschaftlichen Kosten zu erreichen. Übergeordnetes Ziel muss es sein, so die Autor*innen, so früh wie möglich sichere und wirksame Therapien zu entwickeln und diese flächendeckend allen Patient*innen zur Verfügung zu stellen. Nur so könne eine effektive Reduzierung der beträchtlichen gesellschaftlichen Kosten erreicht werden. Diese und weitere Empfehlungen werden im letzten Kapitel des April 2026 Berichts ausgeführt.
1. In Biomarker, Diagnostik und Therapien investieren
Dem Modell zufolge ist die niedrige Genesungsrate beider Erkrankungen, insbesondere von ME/CFS, eine der Hauptfaktoren für die hohen gesellschaftlichen Kosten von Long COVID und ME/CFS. Dies deutet auf ein großes Potenzial für klinisch relevante Forschung hin. Gezielte Investitionen im Rahmen der “Nationalen Dekade”, die die rasche Entwicklung sicherer, wirksamer und breit verfügbarer Therapien priorisieren, könnten die Kosten senken und die Lebensqualität von Menschen mit postinfektiösen Erkrankungen deutlich verbessern. Frühe Investitionen in die Therapieentwicklung würden zudem die Basis für langfristige Grundlagenforschung zum Verständnis der Krankheitsmechanismen schaffen. Dies erfordert Investitionen der Regierung in Forschung zu Biomarkern, Diagnostik und Therapien sowie die Schaffung klarer Anreize und Anforderungen in Bezug auf Sicherheit, Zugang und Open Science.
Darüber hinaus sind weitere Maßnahmen erforderlich, um die Behandlungsergebnisse für Patient*innen zu verbessern, die Forschung voranzutreiben und die im Modell berechneten Kosten zu senken. Diese Maßnahmen gehen z. T. über den Rahmen der “Nationalen Dekade” hinaus. Somit ist es gleichzeitig von zentraler Bedeutung, gemeinsam mit anderen Regierungseinrichtungen und Organisationen die Grundlagen für eine schnelle Translation und Implementierung zu schaffen.
2. Förderlücke im biomedizinischen Bereich schließen
Bis Ende 2025 entfielen lediglich 22% (50 Millionen Euro) der gesamten Fördermittel in Höhe von 221 Millionen Euro, die die Bundesregierung seit 2022 für die ME/CFS- und Long COVID-Forschung bereitgestellt hatte, auf die Forschung zu Biomarkern, Diagnostik und Therapien. Lediglich 18% (35–40 Millionen Euro) dieser Mittel wurden bisher für die biomedizinische ME/CFS-Forschung verwendet. Im Gegensatz dazu flossen bisher rund 157 Millionen Euro (71 %) der gesamten Bundesmittel für die Forschung zu diesen Erkrankungen in die Versorgungsforschung, einschließlich Maßnahmen wie Rehabilitation und Psychotherapie. Während die letztgenannten Interventionen einigen Patient*innen bei der Bewältigung ihrer Erkrankung helfen können, verändern sie nicht den Krankheitszustand, insbesondere nicht bei Menschen, die mit ME/CFS und Long COVID leben, gekennzeichnet vom Symptom der Post-exertionellen Malaise (PEM). Daher ist es unwahrscheinlich, dass solche Maßnahmen die gesellschaftlichen Kosten senken werden.
Das Modell zeigt wichtige Ansatzpunkte zur Kostensenkung bei Long COVID und ME/CFS auf: die Entwicklung wirksamer Therapien und die Verbesserung der Diagnostik (und damit der Datenlage und der personalisierten Versorgung) sowie die allgemeine Senkung der Infektionsraten (im Mai 2025 Bericht ausführlicher erörtert). Die Schließung der erheblichen Finanzierungslücke im biomedizinischen Bereich für diese Erkrankungen im Rahmen der “Nationalen Dekade” ist entscheidend für die Kostensenkung und die Verbesserung der Behandlungsergebnisse. Um dies zu erreichen, sollte folgendes folgendes umgesetzt werden: (a) Priorisierung der Forschung zur Identifizierung pathophysiologischer Krankheitsmechanismen und zur Entwicklung zuverlässiger Diagnostikverfahren mit dem Ziel, Krankheitsphänotypen zu definieren und Patient*innensubgruppen zu stratifizieren; b) Beschleunigung der Entwicklung praktikabler pharmakologischer Behandlungsoptionen durch Erprobung der Anwendung bereits etablierter Arzneimittel (drug repurposing) und Entwicklung neuer Wirkstoffe; und c) aufstrebenden Sektoren und Bereiche der Biomedizin es ermöglichen, in diesem Bereich Innovationen zu entwickeln.
3. Forschung durch Lern- und Feedbackschleifen beschleunigen
Die aktuellen Ergebnisse unterstreichen die Dringlichkeit von Veränderungen im Bereich Long COVID und ME/CFS, da die Kosten trotz der Entwicklung und Umsetzung neuer Richtlinien und Fördermittel bis auf weiteres hoch bleiben werden. Die “Nationale Dekade” kann den Wandel unter anderem beschleunigen, indem sie Forschungsinfrastrukturen und Expert*innennetzwerke in Deutschland fördert. Diese Netzwerke sollten neben Wissenschaftler*innen und medizinischem Fachpersonal auch Patient*innenexperten und Manager*innen umfassen. So könnte die Generierung, Validierung, Implementierung und Skalierung bereits vorhandener und noch zu generierender Erkenntnisse aus der Long COVID- und ME/CFS-Forschung parallel beschleunigt werden. Ein Leitprinzip muss die Maximierung der Effizienz und Geschwindigkeit sein, mit der Patient*innen wirksame Therapien zur Verfügung gestellt werden können, verbunden mit Sicherheit und Zugänglichkeit.
Dies könnte beispielsweise erreicht werden durch (a) die frühzeitige und gleichzeitige Durchführung von Grundlagenforschung, translationaler und klinischer Forschung (einschließlich Arzneimittelstudien), (b) die Nutzung bestehender Infrastrukturen wie adaptiver Plattformstudien, (c) die Verbesserung von Feedbackschleifen durch kollaboratives Arbeiten und (d) die Einbindung von Regulierungsbehörden sowie Privatwirtschaft und Industrie. Bei der Schaffung, Vergabe und Verwaltung von Forschungsgeldern sollten Lehren aus vergangenen Fehlern berücksichtigt und künftig behoben werden. Die Forschungsförderung zu Long COVID und ME/CFS sollte klare Richtlinien zu Definitionen, Diagnose- und Einschlusskriterien beider Erkrankungen sowie Anreize für den Austausch von bereits gewonnenen Erkenntnissen beinhalten. Studien mit zu weit gefassten Einschlusskriterien oder unzureichender Berücksichtigung von Subgruppenanalysen, die häufig zu unbrauchbaren Ergebnissen führen, sollten vermieden werden. Darüber hinaus bieten sich Möglichkeiten zur Effizienzsteigerung durch die Harmonisierung von Studien, um eine zeitnahe und effiziente Ressourcennutzung sowie die Vergleichbarkeit von Ergebnissen zu gewährleisten.
4. Kollaborationen und Open Science ermöglichen
Zusammenarbeit und Offenheit ermöglichen schnellere Forschungsergebnisse, mehr Innovation und eine stärkere praktische Wirkung. Daher ist ein weiteres Leitprinzip für die “Nationale Dekade”, offene Daten und Zusammenarbeit anstelle von Wettbewerb in allen Projektphasen zu fördern.
Die “Nationale Dekade” sollte auf den gesammelten Erkenntnissen aus der ME/CFS- und Long COVID-Forschung in Deutschland und international aufbauen – sowohl auf veröffentlichten Daten als auch auf praktischen Erfahrungen. Die Einbindung von Mediziner*innen mit direkter Erfahrung in der Diagnose und/oder Behandlung dieser Erkrankungen sowie von Patient*innenexpert*innen in alle Projektphasen – von der strategischen Entscheidungsfindung über die Konzeption von Förderrichtlinien und die Begutachtung von Förderanträgen bis hin zur Durchführung der Forschung – stellt sicher, dass Deutschland die bereits vorhandene Expertise, die der “Nationalen Dekade” zugrunde liegt, optimal nutzten kann.
5. Datensammlung verbessern
In der Aktualisierung vom April 2026 unterstreicht das Modell weiterhin die Bedeutung der Reduzierung der SARS-CoV-2-Infektionslast in der Bevölkerung. Empfehlungen zu Maßnahmen des öffentlichen Gesundheitswesens zum Infektionsschutz (siehe Bericht vom Mai 2025), einschließlich der Verbesserung der Luftqualität, sind nach wie vor relevant. Darüber hinaus ist es notwendig, die bestehende Dateninfrastruktur für Infektionskrankheiten zu erhalten und zu verbessern (z. B. durch die Fortführung des AMELAG-Abwasser-Virusmonitorings des RKI). Eine verbesserte Krankheitsüberwachung ist erforderlich, um Hotspots für gezielte Maßnahmen des öffentlichen Gesundheitswesens und Risikogruppen besser zu identifizieren und letztendlich die Wirksamkeit der “Nationalen Dekade” langfristig zu überwachen und zu evaluieren.
Obwohl das vorliegende Modell weiterhin eine wichtige Grundlage für Entscheidungen im Bereich postinfektiöser Erkrankungen in Deutschland bildet, sollten verlässliche Daten aus der Praxis die Notwendigkeit stochastischer Modellierung ersetzen. Die Datenerhebung zu diesem Zweck geht über den Rahmen der “Nationalen Dekade” hinaus, was die Bedeutung der ministerien- und behördenübergreifenden Zusammenarbeit und zusätzlicher Investitionen unterstreicht, um die Behandlungsergebnisse zu verbessern und die Kosten im Zusammenhang mit Long COVID und ME/CFS in Deutschland zu senken.
Welche Limitationen hat der Bericht?
Limitationen der Berichte und des Datenmodells betreffen vor allem den allgemeinen Mangel an Daten. Dazu gehören fehlende Infektionsüberwachung (z. B. zu COVID-19-Fällen insgesamt, zur Inzidenz und Prävalenz von Long COVID und ME/CFS, zur Schwankung nicht-COVID-19-bedingter ME/CFS-Fälle während der verschiedenen Phasen der Pandemie und zu Daten zu Genesungsraten sowohl bei Long COVID als auch bei ME/CFS) sowie fehlende Langzeitdaten aufgrund der relativen Neuheit von Long COVID.
Dies bedeutet, dass nicht genügend Längsschnittdaten vorliegen, um die Auswirkungen von Impfungen, infektionsbedingter Immunität, verschiedenen Virusstämmen, der geografischen Lage oder anderen Faktoren auf Krankheitsverlauf und -heilung vollständig zu verstehen. Soweit erforderlich, wurden im Modell diesbezüglich Annahmen auf Grundlage der besten verfügbaren Sekundärdaten getroffen. Einschränkungen ergeben sich auch aus verzerrten Daten. Wenn das Modell auf Sekundärdaten wie Arbeitgebenden- und Krankenkassendaten zurückgreift, können verschiedene Verzerrungen auftreten.
Hervorzuheben ist u. a., dass das Modell davon ausgeht, dass die Zahl der nicht mit COVID-19 in Zusammenhang stehenden ME/CFS-Fälle im Zeitverlauf konstant geblieben ist und seit 2020 nur die Zahl der mit COVID-19 in Zusammenhang stehenden ME/CFS-Fälle zugenommen hat. Das bedeutet, dass die modellierte Zahl der ME/CFS-Fälle wahrscheinlich zu niedrig angesetzt ist.
Eine weitere Einschränkung des angewandten Modells ist die Verwendung der sogenannten Monte-Carlo-Simulation, die rechenintensiv ist und erhebliches Fachwissen erfordert. Diese Art der Simulation lässt sich nicht einfach wiederholen, für Laien verständlich erklären oder von allen Gutachtenden zur vollständigen Überprüfung reproduzieren. Annex 2 des Mai 2025 Berichts versucht diesen Modellierungsansatz so detailliert wie möglich zu beschreiben. Um diese Einschränkung zu beheben, werden die Modelldaten außerdem auf GitHub bereitgestellt.
Der ursprüngliche Bericht bietet einen Überblick über andere Studien, die ähnliche Ansätze zur Schätzung und Modellierung der unterschiedlichen Kosten von Long COVID und ME/CFS verfolgt haben (siehe Table 2 und 3 in Annex 1 des Mai 2025 Berichts). Die Ergebnisse des Modells stimmen weitgehend überin mit bereits veröffentlichten Forschungsergebnissen, was auf eine Zuverlässigkeit des Modell rückschließen lässt. Generell sind die Autor*innen des Berichts zu dem Schluss gekommen, dass die Ergebnisse des Modells konservativ sind und die entstandenen Kosten eher unter- als überschätzen
Wer hat den Bericht verfasst?
Die datenbasierte Modellierung in den bisher zwei veröffentlichten Berichten wurde von den Risikomanagement-Experten der Risklayer GmbH durchgeführt. Risklayer bietet seit 2014 Risikoanalysen und Risikomanagement für Regierungen weltweit an. In den ersten Jahren der COVID-19-Pandemie führte Risklayer einen detaillierten, tagesaktuellen Datensatz zur SARS-CoV-2-Fallzahl für alle 401 Landkreise Deutschlands, der teilweise auf einem neuartigen Crowdsourcing-Ansatz basierte. Die umfassenden Daten von Risklayer wurden von großen deutschen Medien genutzt und häufig zitiert und dienten als Grundlage für die offizielle Zählung der Fälle und Trends in den ersten beiden Pandemiejahren in Deutschland.
Durch diese praktische Erfahrung hat Risklayer umfassende Expertise im Bereich der COVID-19-Fallzahlen in Deutschland aufgebaut. Diese Kompetenz wird durch Risklayers kontinuierliche Modellierung der Folgen kritischer Ereignisse und Naturkatastrophen, von Erdbeben und schweren Wetterereignissen bis hin zu Konflikten, ergänzt. Die Zuverlässigkeit der Risklayer-Modelle wird durch ihre tägliche Nutzung durch zahlreiche Regierungen und Nichtregierungsorganisationen weltweit belegt. Risklayer entstand aus dem Center for Disaster Management and Risk Reduction Technology (CEDIM) am Karlsruher Institut für Technologie (KIT) in Deutschland und der General Sir John Monash Foundation in Australien.
Die ME/CFS Research Foundation hat Input zu den im Modell verwendeten Annahmen geliefert, Literaturrecherchen durchgeführt und Einschätzungen vom Expert*innen-Netzwerk der Foundation zusammengetragen. Als gemeinnützige Organisation mit Sitz in Deutschland und einem internationalen wissenschaftlichen Beirat fördert die Stiftung biomedizinische Forschung, ermöglicht die Vernetzung von Forschenden und Expert*innen und informiert Patient*innenen und die Öffentlichkeit über den aktuellen Forschungsstand zu ME/CFS und Long COVID.